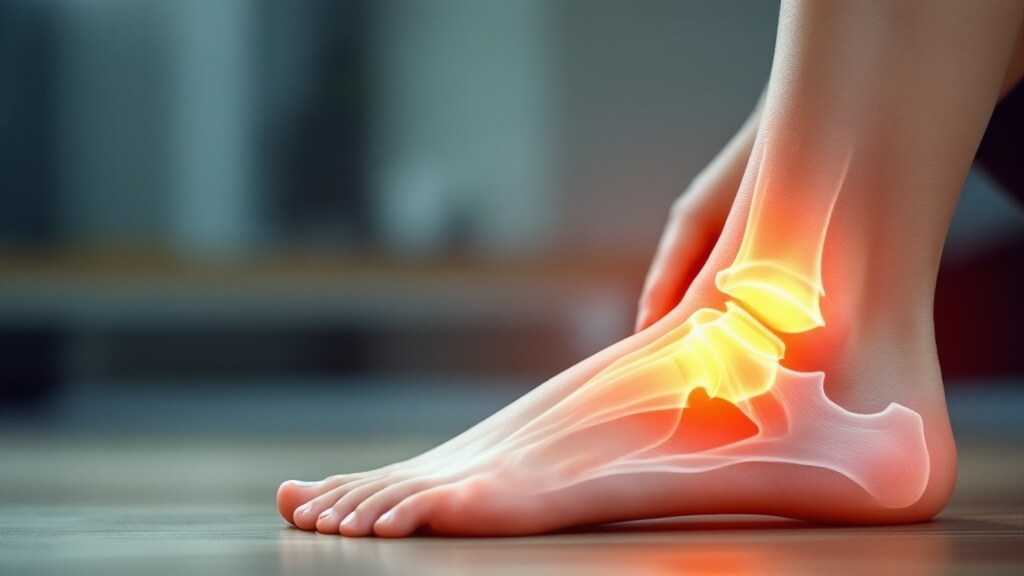
足首のぐらつきや違和感、頻繁に起こる捻挫に悩んでいませんか?それはもしかすると「足関節不安定症」が原因かもしれません。
本記事では、足関節不安定症に関する基本的な知識から、原因、症状、診断方法、治療法、さらに予防策まで徹底的に解説します。
また、日常生活で気を付けたいポイントも紹介するため、日々の生活を快適にするヒントが得られるはずです。
この記事を読むことで、足関節不安定症を正しく理解し、適切な対策を講じるための知識を身につけることができます。
そして何より原因や症状を明確にし、予防や治療による改善方法を知ることで、症状の悪化を防ぐ具体策をご提案します。
ぜひ最後までお読みください。
1. 足関節不安定症とは
1.1 足関節不安定症の定義
足関節不安定症とは、足首の関節が正常な安定性を欠き、不安定な状態が続く疾患です。
この状態では関節が必要以上に動いてしまうことが多く、日常生活や運動中に「ぐらつき」や「不安感」を引き起こします。
靭帯の損傷や筋力低下が主な原因とされ、適切な治療やリハビリを受けないと、症状が慢性化しやすいのが特徴です。
また、足関節不安定症は、症状が経過するにつれて他の足や体全体に対する二次的な健康リスクを招く可能性もあります。
例えば、膝や股関節への過度な負荷、生体力学的なバランスの崩れによる姿勢異常などが挙げられます。したがって、この疾患の早期発見と適切な管理が必要不可欠です。
1.2 足関節の仕組みと役割
足関節は専門的には「距腿関節」とも呼ばれ、以下の骨によって構成されています。
| 骨の名称 | 役割 |
|---|---|
| 脛骨(けいこつ) | すねの骨で、足関節の上部を構成し、体重を支える役割を果たします。 |
| 腓骨(ひこつ) | ふくらはぎの外側にある骨で、足首外側の安定性を提供します。 |
| 距骨(きょこつ) | 足首の中心的な骨で、足部とすねを繋ぐクッションのような役割を持ちます。 |
これらの骨を繋ぐ靭帯と周囲の筋肉、腱が、足首の安定性を支えています。足関節は、体重を支える強度と柔軟性を兼ね備え、特に次のような重要な役割を担っています。
| 主な役割 | 具体的な機能 |
|---|---|
| 安定性の維持 | 体重を支え、静止時や動作中のバランスを整える機能を担います。 |
| 動作のサポート | 日常的な歩行、走行、ジャンプ、方向転換といった動作をスムーズにする役割を果たします。 |
| 衝撃吸収 | 地面からの衝撃を分散し、関節や筋肉を保護します。 |
これらの一つでも機能が損なわれると、日常生活やスポーツ活動に重大な影響を及ぼすことがあります。
1.3 なぜ足関節が不安定になるのか
足関節が不安定になる原因は多岐にわたりますが、最も一般的なのは靭帯の損傷や反復性の捻挫です。
特定の怪我が原因となって靭帯が伸びたり切れたりすることで、足首の安定感が失われます。以下にいくつか主な原因を挙げます。
| 原因 | 具体的な影響 |
|---|---|
| 靭帯損傷 | 捻挫や過剰な動作が靭帯に影響を与え、機能低下や弱体化を引き起こします。 |
| 筋力低下 | リハビリ不足や運動不足によって足首周囲の筋肉が弱まり、不安定感を助長します。 |
| 関節構造の問題 | 骨や軟骨の損傷が原因で生体力学的なズレが発生します。 |
また、女性でヒールの高い靴を頻繁に履く方や、不適切な靴を使用している場合もリスクが高まります。加えて、正しいリハビリテーションを怠ることが、慢性的な症状の引き金になり得ます。
最近の研究では、姿勢の乱れや体幹筋力の低下が足首の不安定性をさらに悪化させる要因として指摘されています。そのため、基礎的な体幹トレーニングや姿勢改善も、予防と治療の鍵となります。
正しい予防策や最新の治療法についての詳細な情報は、以下の信頼できる医療機関の公式ホームページをご覧ください。
2. 足関節不安定症の原因
2.1 靭帯損傷や捻挫の影響
足関節不安定症の主な原因の一つが靭帯損傷および捻挫による影響です。
足首の靭帯は、骨同士を結びつけて足関節の安定性を保つ役割をしています。しかし、捻挫や靭帯の損傷が繰り返されると、靭帯の機能が低下し、関節の動きを正常な範囲で維持することが難しくなります。
その結果、歩行中や運動中に足首のぐらつきや不安定感を感じることが増えます。
また一度捻挫をしても、軽症で放置したり、十分な治療を受けなかった場合、靭帯が完全に治癒せず、慢性的な不安定状態に陥ることがあります。
このような場合、再発の可能性が高まり、捻挫の頻度が増加します。これを反復性捻挫と呼びます。
この症状が長期間続くと、足関節不安定症へと進行する恐れがあります。
捻挫時に受診すべきタイミングや治療の重要性については、詳しくは日本整形外科学会 足関節捻挫の説明をご参照ください。
2.2 関節周辺の筋力低下
足関節周囲の筋肉は、靭帯とともに関節の安定性を保つ重要な役割を担っています。
特に筋力の低下が足首の不安定感の主な要因の一つとなることがあります。
足関節を支える筋肉が弱くなると、動作時に足首を正しい位置で制御するのが困難になります。代表的な筋肉としてふくらはぎの腓腹筋やヒラメ筋、前脛骨筋が挙げられ、これらの筋力が低下すると、歩行や運動中にぐらつきや痛みを引き起こしやすくなります。
筋力の低下は主に以下の場合に発生します:
- 運動不足:日常的な運動量が不足して筋力が弱まる。
- 加齢:年齢とともに筋肉量が自然に減少する。
- 不十分なリハビリ:捻挫や怪我の後に適切なリハビリを行わない場合。
また、スポーツや日常的なトレーニングにおいてフォームが不適切だと、特定の筋肉が過剰に使われたり逆に使われなかったりしてバランスが崩れ、筋力低下につながります。
筋力を適切に維持するためには、日常的にふくらはぎのストレッチや足指のトレーニングを取り入れることが有効です。
具体的なトレーニング方法については、【動画解説】慢性足関節不安定症 〜捻挫を治療しよう〜が参考になります。
2.3 骨や軟骨の異常
足関節不安定症のもう一つの重要な原因として骨や軟骨の異常が挙げられます。
足首の骨や軟骨には体重を支えつつ滑らかに動作ができるように調整する役割がありますが、摩耗や変形が生じるとその機能が損なわれ、不安定感や痛みの原因となります。
具体的には以下のような問題が関係しています
- 変形性足関節症:関節軟骨がすり減り、関節が正常に動作しなくなる。
- 骨棘の形成:骨の異常な突起が関節の動きを妨げる。
- 骨折後の癒合不全:骨折が完全に治癒しないことで動作が不安定になる。
これらの問題がある場合、保存療法のみでは不十分で、医師による診断や手術療法が必要になるケースもあります。特に関節症状が進行している場合や、痛みが強い場合には早期に専門医に相談することをお勧めします。
骨や軟骨の異常に関しての詳細は、人工関節ドットコムで詳しく解説されています。
2.4 日常生活やスポーツによる負担
足関節不安定症は、日常生活やスポーツによる過剰な負担が蓄積することでも発生する場合があります。
ランニング、バスケットボール、サッカーなど足首が頻繁に使用されるスポーツでは、足関節への持続的な負担や繰り返しの圧力から組織が損傷するリスクがあります。
また、日常生活においても長時間の立ち仕事や不適切な靴の使用(例: ハイヒールや薄い靴底など)が足首に余計なストレスを与えることがあります。このような習慣が続くと、靭帯や筋肉、骨に影響を及ぼし、最終的に不安定感を引き起こします。
適切な靴の選び方や日常的な負担の軽減については、仙台市泉区さとう接骨院のLINEからご相談下さい。
| 原因カテゴリ | 主な内容 | 例 / 特徴 |
|---|---|---|
| 靭帯損傷や捻挫 | 繰り返しの怪我や治療不足 | 反復性捻挫、靭帯断裂 |
| 筋力低下 | 足首周囲筋肉の弱化 | 運動不足、加齢での筋減少 |
| 骨や軟骨の異常 | 摩耗や変形による機能不全 | 変形性関節症、骨棘形成 |
| 日常生活やスポーツ負担 | 関節への過剰な負荷 | 立ち仕事、ハイヒール |
3. 足関節不安定症の症状
足関節不安定症は、足首のぐらつきや頻繁な捻挫、歩行や運動時の違和感が日常生活の質に影響を与える状態です。早期に症状を把握し、治療を進めることで悪化を防ぐことができます。
以下に足関節不安定症に関連する主な症状を詳しく解説します。
3.1 足関節がぐらつく感じ
最も特徴的な症状の一つが「足首のぐらつきや安定感の欠如」です。特に平地歩行だけでなく、不安定な路面や階段、一段下がる動作などで足首がぐらつき、転倒しそうになることがあります。
この症状は靭帯の損傷や筋力低下、および神経フィードバックの機能不全が原因で生じることが多いです。
例えば、長時間の立位や歩行が続いた後に、足首周辺に疲労感を覚えやすい場合や、急な方向転換が難しいと感じる場合は、このぐらつきの症状が関連している可能性があります。
また、この症状は放置することで悪化する場合があるため、適切な支えを補助する器具(例:サポーター)やリハビリが有効です。
3.2 頻繁な足首の捻挫
足関節不安定症の患者によく見られるのが「頻繁な足首の捻挫」です。
一度足首を捻ってしまうと靭帯が伸びたり損傷しやすくなり、その後の安定性が低下してさらに捻挫を繰り返すという悪循環に陥ることがあります。
特にスポーツ活動中や不安定な路面を歩行しているときに、些細な動作で容易に捻挫する場合は、足関節不安定症を疑う必要があります。
医療現場では、こうした反復的な外傷を「慢性的足関節不安定症」として診断するケースも多いです。
適切な診断と治療が行われない場合、足首の靭帯がさらなる損傷を受けるだけでなく、関節の軟骨が徐々に擦り減り変形性足関節症に繋がる恐れもあります。
3.3 歩行時の違和感や痛み
足関節不安定症では歩行時や立ち上がる際に「足首周辺の違和感や痛み」を訴えることも少なくありません。
この痛みは、主に靭帯損傷に伴う炎症、または足関節内の組織(関節包、靭帯、軟骨など)が圧迫されて生じるものです。
また「特定の動作や姿勢を取ると痛む」という場合も多く、痛む箇所や痛みの程度は人によって異なります。
例えば、階段を昇降しているときや急いでいる最中に足首に鋭い痛みが走ることや、長時間同じ姿勢を取った後に歩き出す際に耐え難い違和感を覚える場合もあります。
このような症状が慢性化すると、関節内部の組織が炎症を起こし、さらに関節可動域が制限されるリスクが高まります。
3.4 運動時に足首が思うように動かない
スポーツやアクティブな活動時に、特に顕著な問題として報告されるのが「足首がうまく動かず、制御できない感覚」です。これは靭帯や筋肉の支えが低下していることや、可動域が狭まっていることに起因します。
例えば、サッカーでボールを蹴ろうとした際に思った方向へ足を運ぶのが難しい、またはランニング時にしっかり地面を蹴れないと感じた場合、この症状が関連している可能性があります。
さらに、意図しない方向に足首が動いてしまい「パフォーマンスが低下する」だけでなく、捻挫や二次的な怪我を引き起こすケースも見られます。
3.5 症状別の特徴
| 症状 | 原因 | 関連する影響 |
|---|---|---|
| 足関節のぐらつき | 靭帯損傷、筋力低下、神経機能低下 | 歩行中や動作時の不安定感と転倒リスク |
| 頻繁な捻挫 | 靭帯の緩み、繰り返しの捻挫 | 靭帯のさらなる損傷と慢性化 |
| 歩行時の痛み | 靭帯の炎症、関節内の損傷 | 日常生活や活動の制限 |
| 運動時の不調 | 互いに象徴的な可動域低下と筋力不足 | スポーツパフォーマンスの低下と怪我のリスク |
これらの症状は個々に現れる場合もあれば、複数が同時に発生することも珍しくありません。
自分の症状が足関節不安定症と関連しているか疑問がある場合は、具体的な診断方法について知識を深めておくことをおすすめします。
一般社団法人 日本整形外科学会の公式サイトでは、関連情報を詳しく確認できます。また、整形外科専門医による診察を受ける場合に役立つ情報を提供しています。
4. 足関節不安定症の診断方法
4.1 医師による問診と視診
足関節不安定症の診断は、まず医師による問診と視診から始まります。これは、患者の症状や生活背景を詳細に把握する重要なプロセスです。
医師は、どんな状況で足首に不安定感が生じるのか、過去に足首をひどく捻挫した経験があるか、最近どのような運動や活動をしていたかなどを質問します。
さらに、視診では足関節の外観を確認し、腫れや変形、炎症の有無を調べます。
また、歩行の様子や立位でのバランス、足関節の動きなども観察されることがあります。これらは表面的な状態の確認に留まらず、痛みの部位や動作時の異常を特定するための重要な手がかりです。
4.2 画像検査の活用 X線、MRIなど
問診と視診だけでは判断が難しい場合、画像検査が次の診断段階として行われます。
画像検査による診断は、正確な治療方針を立てるためにも欠かせないステップです。以下に代表的な画像検査の方法と、その目的をまとめました。
| 検査方法 | 特徴 | 目的 |
|---|---|---|
| X線検査 | 足関節の骨構造を確認可能。放射線を使用する簡便な方法。 | 骨折、骨の変形、関節の隙間の異常を診断。 |
| MRI検査 | 高精度の画像で骨、靭帯、軟部組織の状態を詳細に評価可能。 | 靭帯損傷、軟骨の摩耗、筋肉の損傷や炎症を特定。 |
| 超音波検査 | リアルタイムで動きを捉えることができる検査。被曝の心配がない。 | 動的な靭帯や腱の損傷の状態を観察。 |
| CT検査 | X線では見えにくい骨構造の詳細を確認可能。 | 骨の細かい亀裂や微小損傷の特定。 |
特に超音波検査は、実際の動きを確認しながら診断するために非常に有用です。
軽度の足関節不安定症の場合、MRI検査は炎症や軟部組織のわずかな損傷を早期に発見することができます。
これらの画像診断結果は、保存療法または手術療法の選択をする際の重要な基準となります。
4.3 専門的な徒手検査
画像診断と同様に、医師や理学療法士による徒手検査は、足関節不安定症の正確な診断を補助する重要な役割を果たします。
徒手検査では、医師が手や簡単な器具を用いて足関節の動きや安定性を直接的に調べます。
以下は主な徒手検査の種類です。
| 徒手検査名 | 目的 | 特徴 |
|---|---|---|
| 前方引き出しテスト | 足関節の前方への不安定性を評価 | 足首を前後にずらす力を加えて、靭帯の緩みや断裂の有無を確認。 |
| 内反ストレステスト | 足首外側の靭帯損傷の検出 | 足首を内側に倒すような力を与えて靭帯の損傷を評価。 |
| 外反ストレステスト | 内側の三角靭帯の損傷を評価 | 足首を外側に倒し、過剰な可動性を確認。 |
| 足関節の回旋テスト | 複数の靭帯が連動して動くかを観察 | 足をひねった際の痛みや不安定感の確認。 |
これらの検査は、それぞれの方法による結果を比較することで、診断の精度を向上させます。
例えば、前方引き出しテストで不安定性を示し、内反ストレステストでも異常が見つかった場合、外側靭帯の損傷が強く疑われます。
このような具体的な知見を基に、医師は足関節不安定症の程度や原因を把握し、治療計画を策定します。
患者の年齢や日常の活動量、スポーツ歴などの個別の要因も考慮し、最適な治療アプローチを決定することが重要です。
診断方法についての詳細な情報を知りたい方は、信頼性の高い下記リンクをご参照ください
5. 足関節不安定症の治し方
5.1 保存療法の選択肢
足関節不安定症は多くの場合、まず保存療法による治療が選択されます。保存療法は、外科的手術を必要とせず、症状を改善しつつ日常生活への影響を最小限に抑える治療方法です。
以下に、代表的な保存療法について詳しく解説します。
5.1.1 リハビリと筋力トレーニング
保存療法の中心となるのはリハビリテーションと筋力トレーニングです。足関節不安定症では、靭帯の損傷や筋力の低下が原因となるため、関節を支える筋肉の強化が必須と言えます。
例えば、以下の筋肉をターゲットにしたトレーニングが有効です:
- 前脛骨筋:足首の前面を支える筋肉で、つま先を上げる動作などに関与
- 後脛骨筋:内側の安定性を確保し、アーチを支える重要な筋肉
- 腓腹筋とヒラメ筋:ふくらはぎの主要な筋肉で、歩行時の推進力に関与
以下は特定の筋肉に焦点を当てたトレーニングメニューの例です:
| トレーニング名 | 目的 | 推奨頻度 |
|---|---|---|
| チューブトレーニング | 足首周辺の筋力を強化 | 週2~3回 |
| 片脚スクワット | 下肢全体の安定性向上 | 週3回 |
| バランスボードエクササイズ | 足首の感覚や安定性を向上 | 毎日5~10分 |
これらのトレーニングでは、無理に負荷をかけすぎないよう注意し、理学療法士の指導のもと段階的に進めていくことが推奨されます。
5.1.2 テーピングやサポーターの使用
リハビリを行う際や日常生活で足首を保護するためにテーピングやサポーターを活用するのも一つの方法です。これにより、足関節の動きを適度に制限し、不安定な状態を防ぐことができます。
具体的な器具の特徴は以下の通りです:
| 器具名 | 特徴 | 使用時の注意点 |
|---|---|---|
| テーピング | カスタマイズ性が高く、必要な部位をピンポイントで固定可能 | 適切な技術で巻かないと効果が落ちる |
| サポーター | 容易に装着可能で、繰り返し使える | 使用感やサイズの調整が必要 |
テーピングは、スポーツ選手向けの応急処置として有効で、市販のサポーターは日常生活や軽度の運動に適しています。
市販のサポーターでは、定評のあるザムスト(ZAMST) 足首サポーター Aシリーズがおすすめです。適した種類を選択するために、医師や理学療法士に相談することをおすすめします。
5.2 手術療法の必要性と選択肢
保存療法を数か月試みても症状が改善しない場合や、日常生活に著しい支障がある場合には手術療法が検討されます。足関節不安定症への手術療法では、主に靭帯を修復または強化する方法があります。
5.2.1 靭帯再建術について
靭帯再建術は、損傷した靭帯を修復する手術方法です。損傷が軽度であれば靭帯の直接縫合が行われる場合がありますが、症状が重度の場合には腱移植術が適応されることがあります。
- 直接縫合術:損傷した靭帯を縫い合わせて修復
- 腱移植術:他の部位から腱を採取して靭帯を再建
手術療法の選択に関しては、担当医と十分に相談したうえで、自分に適した治療計画を立てることが重要です。手術の方法やリスクについて学び、不安や疑問点を解消することが治療成功の鍵を握ります。
5.2.2 術後のリハビリと注意点
手術後には、リハビリテーションが非常に重要です。術後リハビリは、術後数週間から数か月をかけて慎重に行われます。以下に、一般的なリハビリの流れを示します
- 術後1~2週間:ギプスや装具で保護し、患部を安静に保つ
- 術後3~8週間:徐々に負荷をかけ始める。サポーターを装着しての歩行を開始
- 術後9週目以降:歩行練習やバランストレーニング、筋力向上を目的としたトレーニング開始
術後は特に、再発のリスクを避けるため正しいリハビリ計画に従う必要があります。また無理をして負荷をかけすぎることは逆効果となることがあります。
術後の指導は、必ず担当医や理学療法士によるアドバイスを基に行いましょう。
6. 足関節不安定症の予防方法
6.1 足首のストレッチと強化トレーニング
足関節不安定症を予防するためには、適切なストレッチと筋力トレーニングを行うことが不可欠です。これにより足首の柔軟性を高めるだけでなく、周辺筋肉を強化して安定感を維持することができます。
以下に具体的な方法についてまとめます。
| 方法 | 目的 | 詳細手順 |
|---|---|---|
| 足首回旋運動 | 関節の柔軟性を向上 | 椅子に浅く腰掛け、片足を持ち上げ、つま先で円を描くように動かす。一方向に10回ずつ行う。 |
| ふくらはぎストレッチ | 下肢全体の筋肉を伸ばし柔軟性を高める | 壁に手をつき、片足を後ろに引いてかかとを床につけた状態で体を前に倒す。左右それぞれ30秒キープ。 |
| 片足バランス保持 | 足首の安定性とバランス感覚の向上 | 片足で立ち、もう一方の足を床から数センチ離す。最初は10秒ほど支えを使用しながら行い、慣れてきたら支えなしで30秒を目標に。 |
| チューブトレーニング | 周辺筋肉の強化 | トレーニング用チューブを足首にかけて、足を外側や内側に動かす。各方向で10回繰り返す。 |
これらのエクササイズは日常生活に取り入れやすい形に設計されていますので、週に3~4回を目安に続けることで、足関節の健康を維持することが期待できます。
6.2 適切な靴の選び方
日常的に履く靴の選び方も、足関節不安定症を予防する重要な要素です。特にサポート性に優れた靴を選ぶことで怪我を防ぎ、足首の健康を維持できます。
以下は、靴選びにおける具体的なポイントです。
- かかと部分(ヒールカウンター)が硬く、足首をしっかり固定するデザインのものを選ぶ。
- 土踏まずを支えるインソールが装着されていることを確認する。
- つま先部分に余裕があり、指が自由に動かせるものが望ましい。
- 衝撃を吸収するクッション性の高いミッドソールが採用された靴を購入する。
以下のブランドで提供される靴は、足首サポートを重視した製品選びに役立ちます。
これらのブランドはスポーツ用や日常使い用のシューズを豊富に取り揃えていますので、自分のライフスタイルに合ったモデルを選ぶことをおすすめします。
6.3 日常生活で気を付けること
日常生活でも無意識的に足関節にかかる負担を減らすことが大切です。以下は、日常生活の中で心がけるべきポイントです。
- 無理のない靴の選択:特に硬すぎる靴底やヒールの高い靴は避け、足にフィットする快適な靴を使用する。
- 足元に配慮した路面選び:凹凸のある路面や濡れた地面を歩く際は注意し、転倒や捻挫を防ぐ意識を持つ。
- 日常的な疲労管理:過度な負担が続くと、足首の筋肉が疲労しやすくなるため、適切な休息を取る。
- 運動の前後のウォームアップとクールダウン:準備運動やストレッチを欠かさないことで、足関節にかかる負荷を軽減する。
これらの工夫により、日常生活の中でも意識的に足関節を保護することが可能です。
さらに、運動時や長時間の歩行を予定している日はリスクを最小限に抑えるため、ザムストのサポーターなどの補助具を使用し、関節をより安全にサポートする方法も検討すると良いでしょう。
7. 足関節不安定症における日常生活での注意点
足関節不安定症の患者さんは、日常生活における行動や環境に気を配ることで症状の悪化を防ぎ、快適な生活を送ることが可能です。
ここでは、足関節不安定症における日常生活で特に注意すべきポイントについて詳しく説明します。
7.1 床や路面の環境に注意を払う
足関節不安定症では、不安定な足場や滑りやすい路面が症状の悪化や捻挫のリスクを高める要因になります。特に、家の中や外出時には、床の素材や道の状況に対する配慮が必要不可欠です。
注意すべき具体的な環境を以下の表に整理しました:
| 環境 | リスク要因 |
|---|---|
| 滑りやすい床(フローリングやタイルなど) | 滑って転倒する危険性がある |
| 濡れている路面(雨天時など) | 滑るリスクが高まり、捻挫が発生しやすい |
| 凹凸の激しい道(舗装が不十分な場所や砂利道など) | つまずきや足首のぐらつきが発生しやすい |
室内では滑り止めマットやカーペットを敷くことで転倒リスクを軽減できます。また、靴下は滑り止め付きのものを選ぶと良いでしょう。外出時は、路面の状態が悪い場所をできるだけ避け、スニーカーのように足をしっかり守る靴を履くことを推奨します。
7.2 過度な運動を控える重要性
足関節不安定症の方にとって、過度な運動は関節や靭帯に過剰な負担をかけ、症状を悪化させる可能性があります。特に急激な動きや方向転換を伴う運動に注意が必要です。
負担が大きい運動の例:
- ジャンプやランニングを多く含むスポーツ(サッカー、バスケットボールなど)
- 激しいストップ&スタート動作を伴うスポーツ(テニス、バドミントンなど)
こうした運動を避ける代わりに、以下のような関節への負担が少ない運動を取り入れると良いでしょう
| 推奨される運動 | 特徴 |
|---|---|
| ウォーキング | 低負荷で足にやさしく、リハビリにも適している |
| 水中運動(アクアウォーキングなど) | 水の浮力で足への負担が軽減される |
| ヨガやストレッチ | 筋力や柔軟性を高め、足首の安定化をサポート |
運動を行う際には、必ず医師や理学療法士と相談して、現在の足関節の状態に適したプランを立てることが大切です。
7.3 正しい体重管理とその重要性
足関節にかかる負担は、体重によって大きく変わります。体重が増加すると、関節や靭帯へのストレスが増え、症状の悪化を招くリスクが高まるため、適切な体重管理が重要になります。
効果的な体重管理の方法を以下の表に示します
| 方法 | 具体例 |
|---|---|
| バランスの良い食事 | 野菜や果物を多く摂り、油分や糖分を控えめにする |
| 適度な運動 | 軽いウォーキングやストレッチを日常的に取り入れる |
| ストレス管理 | リラクゼーションや趣味の時間を確保する |
BMI(ボディ・マス・インデックス)の指標を利用し、適切な体重を維持することが推奨されます。詳しくは、e-ヘルスネット(厚生労働省)で情報をご確認ください。
7.4 生活空間を安全に整える
日常生活を送る空間の安全性を確保することで、転倒や捻挫のリスクを最小限に抑えることができます。以下のポイントを押さえて、生活空間を整備しましょう:
- 家の中の障害物を取り除く(電気コードや小さな段差などがないか確認する)
- 視認性を高めるために十分な照明を確保する
- 自宅の階段や浴室には手すりを設置する
- 椅子や踏み台などを利用しないと届かない場所に物を置かない
特に高齢者や一人暮らしの方の場合、転倒に備えて介護サービスや緊急連絡ボタンを利用することも検討すると良いでしょう。
8. まとめ
足関節不安定症は、靭帯損傷や筋力低下、過去の捻挫が原因となり、日常生活や運動時に足首のぐらつきを引き起こす疾患です。
適切な診断と治療を受けることで、症状の悪化を防ぎ、再発のリスクを軽減することが可能です。
特にリハビリや筋力トレーニングを取り入れた保存療法、必要に応じた手術療法が選択肢となります。また、予防策として足首のストレッチや筋力強化、適切な靴の選択が効果的です。
足関節不安定症の早期発見と治療、予防への取り組みが、快適な生活を送るために重要と言えるでしょう。
最後に

仙台市泉区の整体 さとう接骨院 院長 佐藤幸博
仙台市泉区の整体 さとう接骨院は、痛みへの施術だけでなく再発予防まで、お客様一人ひとりの健康を大切にオーダーメイドで対応しています。
施術・メンタルヘルス・運動・栄養・睡眠の5本柱で、根本的な解決策を。お体の悩みやご相談はいつでもご予約・お問い合わせからどうぞ。
-

2026年4月10日
仙台市で立ち仕事の腰痛を改善したい方へ 原因と負担の見直し方
-
2026年4月8日
仙台市でオーダーメイドインソール|足の痛み改善につながる理由とは
-

2026年4月9日
産後の腰痛は仙台市の接骨院で改善できる?原因と選び方の基準
-

2026年4月7日
産後の腰痛改善に整体は有効?仙台市で無理なく通いたい方へ
-

2026年4月15日
座るとお尻が痛いのはなぜ? 40代女性に多い原因と受診目安

